מדריך פסוריאזיס
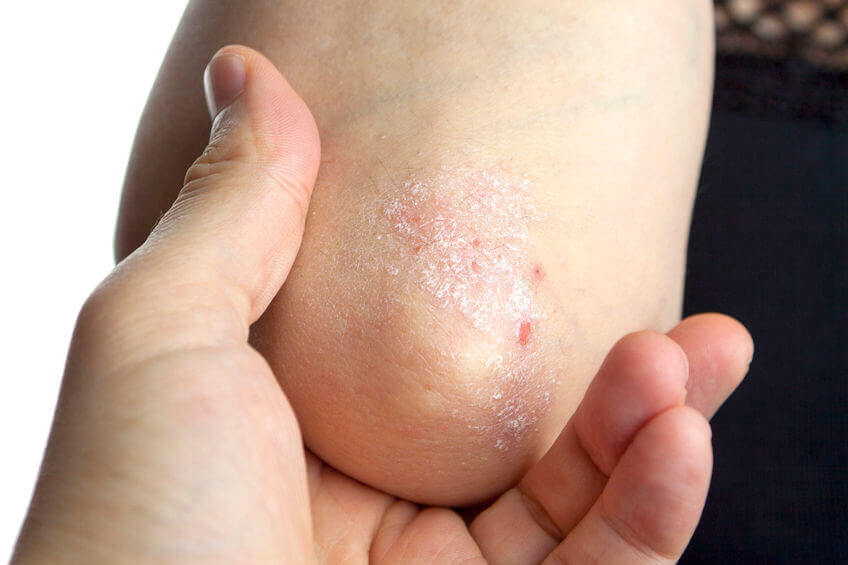
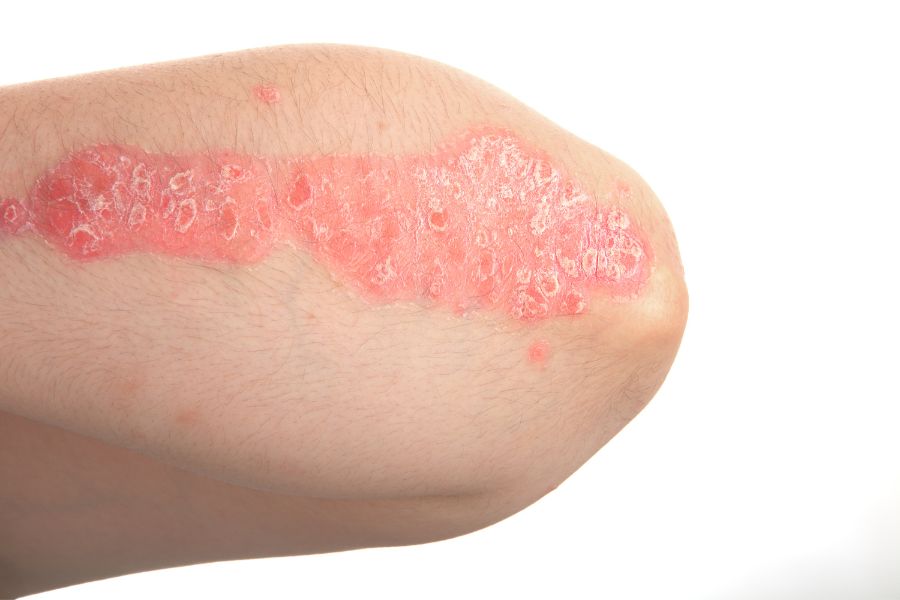
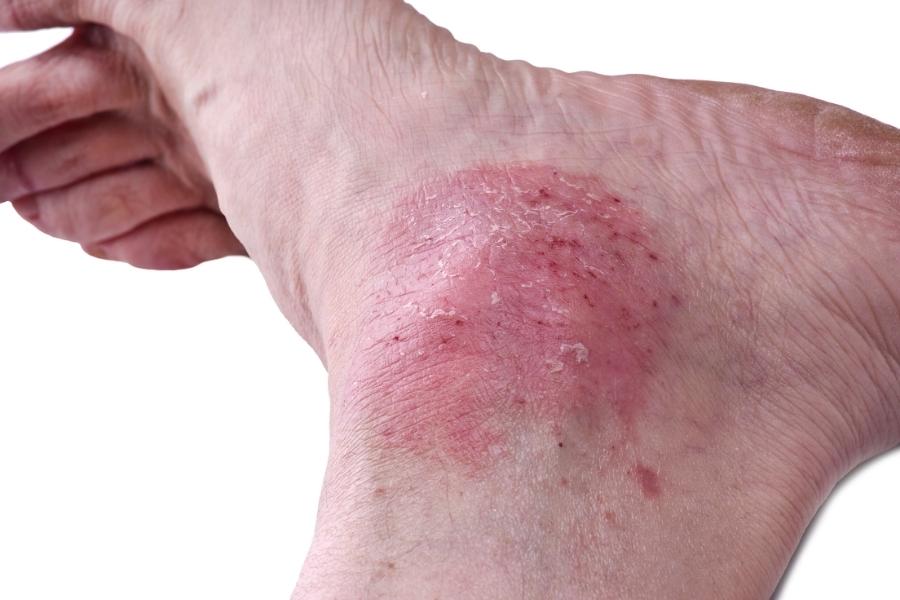
פסוריאזיס היא מחלת עור המתאפיינת ברבדים אדומים ומגרדים על העור שמכוסים בקשקשת אפורה. הרבדים מופיעים לרוב בברכיים, במרפקים, בגב ובקרקפת. פסוריאזיס היא מחלה נפוצה וכרונית ואין לה מרפא, אך קיימים טיפולים שיכולים להקל על התסמינים.
המחלה נוטה להישנות מפעם לפעם כאשר התלקחויות המחלה נמשכות כמה שבועות או חודשים, כשבין התלקחות להתלקחות, יש הפוגה בסימפטומים (רמיסיה). הטיפולים השונים להקלה בסימפטומים כוללים גם שינויים בהרגלי חיים ופיתוח אסטרטגיות שיסייעו לחיות טוב יותר עם המחלה.
מטרת הטיפולים לפסוריאזיס היא עיכוב הצמיחה המהירה של תאי העור וכן הסרת הקשקשים. האפשרויות הטיפוליות כוללות קרמים ומשחות, טיפול בעור ותרופות הניתנות דרך הפה או בזריקה. הטיפול הנבחר תלוי במידת החומרה של הפסוריאזיס ובתגובה לטיפולים קודמים.
במאמר זה תוכלו לקרוא על:
- מה הם תסמיני המחלה?
- מה הם סוגי המחלה?
- מה הן הסיבות לפסוריאזיס?
- כיצד מאבחנים פסוריאזיס?
- האם יש טיפול לפסוריאזיס?
- מהם סוגי הטיפול לפסוריאזיס?
צפו בסרטון: פרופ' ארנון כהן מסביר על פסוריאזיס בראיון לתכנית "המילון הרפואי בוידאו" בהנחיית פרופ' קרסו על פסוריאזיס
הסרטון הינו חלק מכתבת עומק בנושא פסוריאזיס
מתוך פרוייקט המילון הרפואי בוידאו בהנחיית פרופ קרסו
מה הם תסמיני המחלה?
תסמיני הפסוריאזיס משתנים מאדם לאדם והתסמינים השכיחים כוללים בין היתר:
- רבדי עור אדומים המכוסים בקשקשים עבים וכסופים
- נקודות קשקשת קטנות (בעיקר אצל ילדים)
- עור יבש מגרד וסדוק שעלול לדמם
- תחושות צריבה, גרד וכאב
- ציפורנים מעובות (ייתכן עם שקעים או חריצים בציפורן)
- נפיחות ונוקשות במפרקים
הנגעים הפסוריאטיים יכולים להיות בגדלים שונים – החל בכמה נקודות קטנות דמויות קשקשים ועד לרבדים גדולים המכסים שטחי עור נרחבים. האזורים הנפוצים ביותר להופעת הרבדים הם הגב התחתון, המרפקים, הברכיים, הרגליים, כפות הרגליים, הקרקפת, הפנים וכפות הידיים.
כאמור, רוב סוגי הפסוריאזיס מתפרצים באופן מחזורי, כלומר, מתלקחים במשך כמה שבועות או חודשים, ולאחר מכן שוככים לזמן מה או אפילו עוברים הפוגה.
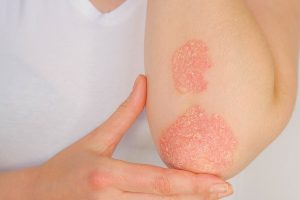
מה הם סוגי המחלה?
ישנם מספר סוגים של פסוריאזיס:
פסוריאזיס פלאק – הצורה הנפוצה ביותר, פסוריאזיס פלאק גורמת לנגעי עור (הנראים כמעין טלאים) יבשים, מורמים, מכוסים בקשקשים כסופים. הנגעים עשויים להיות מגרדים או רגישים למגע, ויכולים להיות מעטים או רבים. בדרך כלל הם מופיעים במרפקים, בברכיים, בגב התחתון ובקרקפת.
פסוריאזיס ציפורניים – פסוריאזיס המשפיעה על ציפורני הידיים והרגליים. היא גורמת לשקעים בציפורן, צמיחה לא תקינה של הציפורן ושינויי צבע הציפורן. ציפורניים פסוריאטיות עשויות להשתחרר ולהיפרד ממיטת הציפורן. מקרים חמורים עלולים לגרום להתפוררות הציפורן.
פסוריאזיס טיפתית – סוג זה משפיע בעיקר על צעירים וילדים. הוא מופיע בדרך כלל בעקבות זיהום חיידקי כגון דלקת גרון. הוא מאופיין בנגעים קשקשיים קטנים בצורת טיפה המופיעים על הגב, הזרועות או הרגליים.
פסוריאזיס הפוכה – משפיעה בעיקר על קפלי העור של המפשעה, העכוז והשדיים. פסוריאזיס הפוכה גורמת לנגעי עור אדומים וחלקים המוחמרים עם חיכוך והזעה. זיהומים פטרייתיים עלולים להוות טריגר לסוג זה של פסוריאזיס.
פסוריאזיס פוסטולרי – צורה נדירה זו של פסוריאזיס גורמת לנגעים מוגלתיים מוגדרים היטב, המופיעים כטלאים נרחבים או באזורים קטנים יותר בכפות הידיים או הרגליים.
פסוריאזיס אריתרודרמי – הסוג הנדיר ביותר. יכול לכסות את כל הגוף בפריחה אדומה ומתקלפת שיכולה לגרד או לשרוף בעוצמה.
דלקת מפרקים פסוריאטית – גורמת למפרקים נפוחים וכואבים. לעיתים התסמינים במפרקים הם ההסתמנות הראשונה או אף היחידה של פסוריאזיס. לעיתים נראים רק שינויים בציפורניים. תסמיני דלקת מפרקים פסוריאטית משתנים בחומרתם והיא יכולה להשפיע על כל מפרק בגוף. היא יכולה לגרום לנוקשות ולנזק מפרקי מתקדם, שבמקרים החמורים ביותר עלול לגרום לנזק קבוע במפרקים.
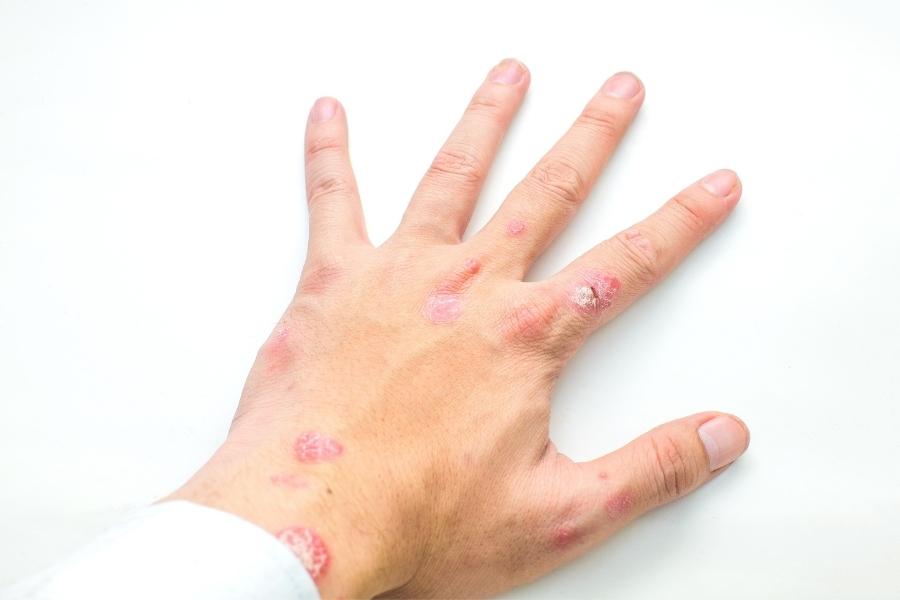
מה הן הסיבות לפסוריאזיס?
פסוריאזיס נחשבת לבעיה במערכת החיסונית שגורמת להתחדשות העור בקצב מהיר מהרגיל. בסוג הנפוץ ביותר של פסוריאזיס, פסוריאזיס פלאק, תחלופה מהירה זו של תאים גורמת לקשקשים ולנגעים אדומים. הגורם לשיבוש בפעילות מערכת החיסון אינו ברור, אך החוקרים מאמינים כי גם גנטיקה וגם גורמים סביבתיים משחקים תפקיד בכך. חשוב לציין שפסוריאזיס אינה מדבקת מאדם לאדם.
אנשים בעלי נטייה לפסוריאזיס עשויים להיות ללא תסמינים במשך שנים עד שהמחלה מתפרצת בעקבות גורם (טריגר) סביבתי כלשהו. טריגרים נפוצים לפסוריאזיס כוללים: זיהומים (כגון דלקת גרון או זיהומי עור), מזג אוויר, במיוחד תנאי קור ויובש, פגיעות בעור, כמו חתכים, שפשופים, עקיצות חרקים או כוויות שמש חמורות.
טריגרים נוספים יכולים להיות לחץ, עישון (כולל עישון פסיבי) וצריכת אלכוהול משמעותית. תרופות מסוימות – לרבות ליתיום, תרופות לטיפול ביתר לחץ דם ותרופות נוגדות מלריה וכן הפסקה מהירה של טיפול בסטרואידים (בין אם ניתנים דרך הפה או הוריד) גם כן עשויים להוות טריגר להתפרצות המחלה.
כיצד מאבחנים פסוריאזיס?
הרופא ישאל שאלות על מצב הבריאות הכללי ויבחן את העור, הקרקפת והציפורניים. הרופא עשוי לקחת דגימת עור קטנה (ביופסיה) לבדיקה במיקרוסקופ. זה יעזור לו לקבוע את סוג הפסוריאזיס ולשלול מחלות אחרות.
האם יש טיפול לפסוריאזיס?
כן, קיימים טיפולים לפסוריאזיס ומטרתם היא למנוע את הצמיחה המהירה של תאי העור וכן להסיר את הקשקשים. האפשרויות כוללות קרמים ומשחות (טיפול מקומי), טיפול באור (פוטותרפיה) וכדורים או זריקות. הטיפול הנבחר תלוי במידת החומרה של הפסוריאזיס ובתגובה לטיפולים קודמים.
יתכן שיהיה צורך לנסות תרופות שונות או שילוב של טיפולים לפני שתימצא גישה מתאימה למטופל. למרות הטיפול, בדרך כלל המחלה חוזרת. הגישה המסורתית היא להתחיל בטיפולים הקלים ביותר – קרמים מקומיים וטיפול באור אולטרה סגול (פוטותרפיה) – אצל אנשים עם נגעי עור אופייניים (פלאקים) ולהתקדם לטיפולים אגרסיביים יותר במידת הצורך.
אנשים עם פסוריאזיס פוסטולרי, אריתרודרמי או עם דלקת מפרקים פסוריאטית בדרך כלל זקוקים לטיפול מערכתי מתחילת הטיפול.
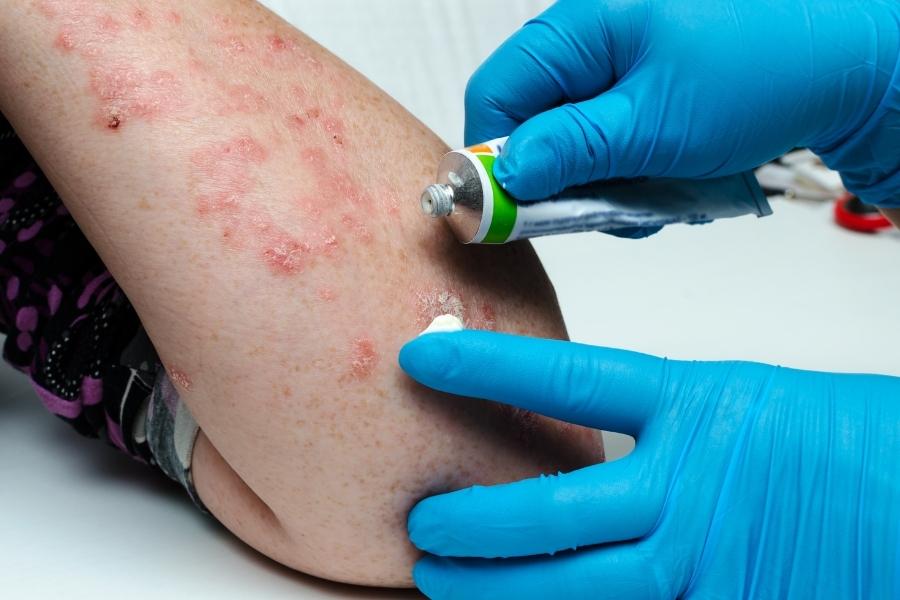
מהם סוגי הטיפולים לפסוריאזיס?
טיפול מקומי
קורטיקוסטרואידים – הטיפול הנפוץ ביותר ביותר לפסוריאזיס קל עד בינוני. הם זמינים כמשחות, קרמים, ג'ל, קצף, תרסיסים ושמפו. משחות סטרואידיות קלות (הידרוקורטיזון) מומלצות בדרך כלל לאזורים רגישים, כמו הפנים או קפלי העור וכן לטיפול בנגעים נרחבים. סטרואידים מקומיים עשויים להינתן פעם ביום במהלך התלקחויות של המחלה ולסירוגין או בסופי שבוע בשאר הזמן, על מנת לשמור על משך הפוגת המחלה. קיימים גם משחות סטרואידיות חזקות יותר – המיועדות לאזורים קטנים יותר, פחות רגישים או עמידים יותר לטיפול. שימוש ארוך טווח או שימוש יתר בסטרואידים חזקים יכול לגרום להידקקות של העור. לאורך זמן, סטרואידים מקומיים עשויים להפסיק לעבוד.
אנלוגים של ויטמין D – נגזרות סינתטיות של ויטמין D כגון קלצטריול וקלציפוטריאן מאטות את צמיחת תאי העור. סוג זה של תרופות ניתן לקחת לבד או יחד עם טיפול מקומי בסטרואידים. מבין הנגזרות של ויטמין D, קלציטריול גורם לפחות גירוי באזורים רגישים. תרופות אלו בדרך כלל יקרות יותר מאשר סטרואידים מקומיים.
רטינואידים – נגזרות של ויטמין A. זמינים כג'ל או כקרם והשימוש בהם הוא כפעם או פעמיים ביום. תופעות הלוואי השכיחות ביותר הן גירוי בעור ורגישות מוגברת לאור. הרטינואידים אינם מומלצים בהריון, הנקה או אם קיימת כוונה להיכנס להריון.
מעכבי קלציניורין – מפחיתים דלקת והצטברות רובד פסוריאטי. הם יכולים לעזור במיוחד באזורים של עור דק, כמו סביב העיניים, אזורים בהם קרמים סטרואידים או רטינואידים מגרים מדי או עלולים לגרום לתופעות מזיקות. גם מעכבי קלציניורין אינם מומלצים בהריון, בהנקה או אם קיימת כוונה להיכנס להריון. תרופות אלו אינן מיועדות לשימוש ארוך טווח בגלל סיכון מוגבר לסרטן עור ולימפומה.
חומצה סליצילית – שמפו של חומצה סליצילית ותמיסות לקרקפת מפחיתים את היקף הפסוריאזיס בקרקפת. ניתן להשתמש בו לבד, או כדי לשפר את יכולתן של תרופות אחרות לחדור ביתר קלות לעור.
זפת פחם – זפת פחם מפחיתה קשקשת, גירוד ודלקת. היא זמינה עם או ללא מרשם בצורות שונות, כגון שמפו, קרם ושמן. מוצרים אלה עלולים לגרות את העור והם גם עשויים להכתים בגדים ומצעים, והם בעלי ריח חזק. טיפול בזפת פחם אינו מומלץ בהריון או בהנקה.
טיפול גוקרמן – ישנם רופאים המשלבים טיפול בזפת פחם יחד עם טיפול באור (פוטותרפיה), שילוב המכונה טיפול גוקרמן. שני הטיפולים יחדיו יעילים יותר מכל אחד מהם בפני עצמו, מכיוון שזפת פחם משפרת את קליטת ה-UVB (קרינה אולטרא סגולה) ע״י העור.
אנתרלין – מוצר זפת נוסף. קרם המשמש להאטת צמיחת תאי העור. יכול גם להסיר קשקשים ולהפוך את העור לחלק יותר. אסור להשתמש בו על הפנים או על איברי המין. אנתרלין יכול לגרות את העור והוא מכתים כמעט כל דבר בו הוא נוגע. יש למרוח את הקרם ולשטוף אותו לאחר זמן קצר.
טיפול באור – פוטותרפיה
פוטותרפיה היא טיפול קו ראשון בפסוריאזיס בינונית עד קשה, לבד או בשילוב עם תרופות. הטיפול כרוך בחשיפת העור לכמויות מבוקרות של אור טבעי או מלאכותי (קרינה אולטרא סגולה UV). בפוטותרפיה יש צורך בטיפולים חוזרים.
אור שמש – חשיפה יומית קצרה לאור השמש (הליותרפיה) עשויה לשפר את הפסוריאזיס. לפני כניסה למשטר חשיפה לאור שמש, יש להיוועץ ברופא לגבי הדרך הבטוחה ביותר להיחשף לאור טבעי לטיפול בפסוריאזיס.
קרינת UVB באורך גל רחב – מינונים מבוקרים של קרינת UVB באורך גל רחב ממקור אור מלאכותי יכולים לטפל בנגעים בודדים, פסוריאזיס נרחב ופסוריאזיס שאינו משתפר בטיפולים מקומיים. תופעות לוואי לטווח קצר עשויות לכלול אדמומיות, גירוד ועור יבש. שמירה על לחות באופן קבוע יכולה לעזור להקל על אי הנוחות.
קרינת UVB באורך גל צר – טיפול באור UVB באורך גל צר עשוי להיות יעיל יותר מטיפול באור UVB באורך גל רחב, ובמקומות רבים החליף את הטיפול באורך גל רחב. הטיפול ניתן בדרך כלל פעמיים או שלוש בשבוע עד שהעור משתפר ולאחר מכן בתדירות נמוכה יותר כטיפול תחזוקה. פוטותרפיה בעזרת UVB באורך גל צר עלולה לגרום לכוויות קשות יותר שנשארות לזמן רב יותר.
פסורלן + קרינת UVA (PUVA) – טיפול זה כולל נטילת תרופה המגבירה את הרגישות לאור (פסורלן) לפני חשיפה לקרינת UVA. בעזרת התרופה, קרינת ה-UVA חודרת עמוק יותר לתוך העור מאשר קרינת UVB וטיפול זה נחשב לאגרסיבי יותר ומשפר את התסמינים העוריים בעקביות. הוא משמש לעיתים קרובות במקרים חמורים יותר של פסוריאזיס. תופעות לוואי קצרות טווח כוללות בחילות, כאבי ראש, צריבה וגירוד. תופעות לוואי ארוכות טווח כוללות עור יבש ומקומט, נמשים, רגישות מוגברת לשמש וסיכון מוגבר לסרטן העור, כולל מלנומה.
לייזר– בשיטה זו קרינת UVB חזקה וממוקדת מכוונת רק לאזור העור הפגוע. טיפול בלייזר דורש פחות טיפולים מאשר פוטותרפיה מסורתית מכיוון שמשתמשים בקרינת UVB חזקה יותר. תופעות לוואי יכולות לכלול אדמומיות ושלפוחיות.
כדורים או זריקות
בפסוריאזיס בינונית עד קשה או כאשר טיפולים אחרים לא הועילו, הרופא עשוי לתת מרשם לטיפולים מערכתיים – בין אם כדורים (מתן דרך הפה) או זריקות. עקב הפוטנציאל לתופעות לוואי חמורות, חלק מהתרופות הללו משמשות לתקופות קצרות בלבד ועשויות להיות מוחלפות בטיפולים אחרים.
סטרואידים – במקרה של כמה נגעי פסוריאזיס קטנים ועיקשים, ניתן להזריק סטרואידים ישירות לנגע.
רטינואידים – כדורים להפחתת ייצור תאי העור. תופעות הלוואי עשויות לכלול עור יבש וכאבי שרירים. תרופות אלו אינן מומלצות בהריון, בהנקה או אם קיימת כוונה להיכנס להריון.
מתוטרקסט – בדרך כלל ניתנת אחת לשבוע בכדור. מפחיתה את ייצור תאי העור ומדכאת דלקת. עלולה לגרום לכאבי בטן, ירידה בתיאבון ועייפות. אנשים הנוטלים מתוטרקסט לטווח ארוך זקוקים לבדיקות שוטפות כדי לעקוב אחר ספירת הדם ותפקוד הכבד שלהם. נשים צריכות להפסיק ליטול מתוטרקסט לפחות שלושה חודשים לפני שהן מנסות להרות. תרופה זו אינה מומלצת בהנקה.
ציקלוספורין – נלקח ככדור לפסוריאזיס קשה ומדכא את המערכת החיסונית. דומה למתוטרקסט ביעילותו אך לא ניתן להשתמש בו ברציפות במשך יותר משנה. כמו תרופות מדכאות חיסון אחרות, ציקלוספורין מעלה את הסיכון לזיהומים וממאירויות. אנשים הנוטלים ציקלוספורין זקוקים למעקב שוטף אחר לחץ הדם ותפקודי הכליות שלהם. תרופות אלו אינן מומלצות בהריון, הנקה או אם קיימת כוונה להיכנס להריון.
טיפולים ביולוגיים – תרופות אלו, הניתנות בדרך כלל בזריקה, משפיעות על המערכת החיסונית באופן המשבש את מחזור המחלה ומשפר את הסימפטומים וסימני המחלה תוך שבועות. כמה מתרופות אלו מאושרות לטיפול בפסוריאזיס בינוני עד קשה אצל אנשים שלא הגיבו לטיפולים מהקו הראשון. דוגמאות לטיפולים אלו כוללות אנברל, יומירה, רמיקד, סטלרה ועוד. יש להשתמש בטיפולים ביולוגים בזהירות מכיוון שיש בהם סיכון לדיכוי המערכת החיסונית והגדלת הסיכון לזיהומים חמורים. בפרט, אנשים שעוברים טיפולים אלה חייבים לעבור בדיקת שחפת טרם תחילת הטיפול.
תרופות אחרות – תיוגואנין והידראה הן תרופות שניתן להשתמש בהן כאשר לא ניתן לתת תרופות אחרות. אוטזלה נלקחת בכדור פעמיים ביום ויעילה במיוחד להפחתת גירוד.
מקורות: MayoClinic
שאלות ותשובות בנושא
האם כל אחד יכול לפתח פסוריאזיס ומהם גורמי הסיכון לפיתוח פסוריאזיס?
האם יש למחלה סיבוכים?
מתי כדאי לפנות לרופא?
האם קיימים טיפולים אלטרנטיביים לפסוריאזיס?
האם קיימים שינויים באורח החיים שיכולים לסייע להתמודדות עם פסוריאזיס?