מדריך מחלת הנשיקה
מחלת הנשיקה, המכונה גם מונונוקלאוזיס זיהומי וקדחת הבלוטות, היא מחלה זיהומית הנגרמת לרוב בעקבות הדבקה בנגיף האפשטיין-בר המדביק דרך הרוק.
הידבקות בנגיף מתרחשת לא רק בעקבות נשיקה עם נשא של הנגיף, אלא גם בעקבות שתייה מכוס או אכילה מכלים של נשא הנגיף. עם זאת, חשוב להדגיש כי המחלה לרוב לא מדבקת באופן טיפתי (על ידי שיעול או עיטוש) בשונה מזיהומים רבים אחרים כמו וירוסים שונים הגורמים להצטננות.
לרוב, הסימנים והתסמינים של מחלת הנשיקה באים לידי ביטוי בשנות הנעורים או בקרב מבוגרים צעירים.
לילדים צעירים בדרך כלל יש מעט תסמינים ולתינוקות נדיר ויש תסמינים ועל כן הזיהום בגילאים אלו לעיתים קרובות אינו מאובחן.
חשוב להיזהר מסיבוכים של מחלת הנשיקה כמו טחול מוגדל והמפתח להתאוששות מהמחלה כולל מנוחה ושתייה מרובה.
במאמר זה נלמד על:
- מהם התסמינים של מחלת הנשיקה?
- סיבות
- סיבוכים אפשריים
- דרכי מניעה
- אבחון
- זמן החלמה
- טיפול
- אורח חיים
- גורמי סיכון
מה התסמינים של מחלת הנשיקה?
הסימנים והתסמינים של מחלת הנשיקה כוללים:
- עייפות
- כאב גרון, לעיתים גורם לאבחון שגוי של דלקת גרון
- חום
- בלוטות לימפה נפוחות, בעיקר בצוואר ובבתי השחי
- שקדים נפוחים
- כאב ראש
- פריחה עורית, הכוללת לרוב נקודות ורודות או סגולות שטוחות
- טחול רך ומוגדל
- הזעות לילה
לנגיף תקופת דגירה של כארבעה עד שישה שבועות, אם כי אצל ילדים צעירים תקופה זו עשויה להיות קצרה יותר.
תקופת הדגירה היא הזמן בין ההדבקה בנגיף ועד להופעת הסימפטומים הראשונים.
סימנים ותסמינים כמו חום וכאב גרון בדרך כלל פוחתים בתוך מספר שבועות. עם זאת, עייפות, בלוטות לימפה מוגדלות וטחול נפוח עשויים להימשך מספר שבועות לכך.
מחלת הנשיקה משפיעה בעיקר על אנשים בשנות העשרה והעשרים לחייהם ומופיעה בשכיחות נמוכה יותר בקרב מבוגרים מעל גיל 30.
מבוגרים עם מחלת הנשיקה מפתחים בדרך כלל רק חום ולעיתים קרובות לא יהיו להם תסמינים אחרים. בנוסף, ילדים עשויים לסבול מתסמינים קלים בלבד, כמו כאב גרון, ולרוב הזיהום בנגיף אינו מאובחן.
פעוטות לעיתים נדירות סובלים מתסמינים כלשהם ואם הם סובלים מתסמינים, הם לרוב יהיו חום או כאב גרון ולכן לרוב יאובחנו כסובלים מהצטננות או שפעת.
מה הסיבות למחלת הנשיקה?
הגורם השכיח ביותר למחלת הנשיקה הוא נגיף בשם נגיף אפשטיין-בר (Epstein-Barr virus או בקיצור EBV). עם זאת, מחוללי מחלה נוספים, בעיקר נגיף ה-CMV ולעיתים הטפיל טוקסופלזמה גונדי, יכולים גם לגרום לתסמינים דמויי המחלה.
מוערך כי בערך 10% מהסובלים מתסמיני מחלת הנשיקה נדבקו במחוללי מחלה שאינם נגיף אפשטיין-בר. נגיף זה מתפשט דרך הרוק, וניתן להידבק ממנו בנשיקה (ומכאן שם המחלה) או משימוש משותף בכלי אוכל או שתייה.

מהו נגיף אפשטיין-בר?
נגיף אפשטיין-בר הוא נגיף ממשפחת ההרפס האנושי (משפחה הכוללת את נגיף ההרפס האנושי הידוע) שעלול לגרום למחלת הנשיקה, אם כי ברוב מקרי ההדבקה אינו גורם. למעשה, רוב ההידבקויות בנגיף זה לא כוללות תסמינים, גם כאשר הוירוס פעיל באופן משמעותי בגוף.
למרות שההדבקה בנגיף לרוב א-סימפטומטית, בקרב בני נוער ומבוגרים צעירים בערך רבע מההידבקויות בנגיף גורמות למחלת הנשיקה. עד גיל 35, ניתן למצוא נוגדנים לנגיף במרבית האוכלוסייה, מה שמעיד על הידבקות בנגיף בעבר.
על מנת להעביר את הנגיף, לרוב דרוש יותר מהעברה טיפתית פשוטה, כמו בשיעול או עיטוש של אדם קרוב. ההדבקה הראשונית נובעת לרוב מהעברה של נוזלי גוף, בעיקר רוק, בנשיקה או שימוש משותף בכלי אוכל או שתייה.
אילו סיבוכים יש למחלת הנשיקה?
למרות שהתסמינים של מחלת הנשיקה אינם נעימים, הזיהום ברוב המקרים מסתדר מעצמו ללא השפעות ארוכות טווח ורוב המבוגרים נחשפו בעברם לנגיף אפשטיין-בר ויצרו נוגדנים אליו. לעיתים רחוקות, ישנם סיבוכים משמעותיים של המחלה.
טחול מוגדל
מחלת הנשיקה עלולה להוביל לטחול מוגדל. במקרים קיצוניים ונדירים, הטחול עלול להיקרע ולגרום לדימום בטני. במצב זה, אשר מאופיין בכאב חד ופתאומי בצד שמאל של הבטן העליונה, חובה לפנות לטיפול רפואי מידי.
בעיות בכבד
סיבוכים הקשורים לכבד כוללים:
- דלקת הכבד – מטופל עם מחלת הנשיקה עלול לסבול מדלקת קלה בכבד.
- צהבת – מטופל עם מחלת הנשיקה עלול לסבול מצהבת שבאה לידי ביטוי בהצהבה של העור ושל לובן העין.
סיבוכים נדירים יותר
לעיתים נדירות מאוד מחלת הנשיקה עלולה לגרום לסיבוכים הבאים:
- אנמיה – ירידה במספר תאי הדם האדומים ובהמוגלובין – חלבון עשיר בברזל שנמצא בתאי הדם האדומים.
- טרומבוציטופניה – כמות נמוכה של טסיות דם – תאי דם המעורבים בקרישה.
- בעיות לב – דלקת בשריר הלב (מיוקרדיטיס).
- סיבוכים הקשורים למערכת העצבים – דלקת קרום המוח, דלקת המוח ותסמונת ג'ילאין-באר.
- חסימת קנה הנשימה – במידה והם מתנפחים יתר על המידה, הם עלולים לחסום את מוצא קנה הנשימה.
נגיף אפשטיין-בר עלול לגרום למחלות קשות בהרבה אצל אנשים הסובלים ממערכת חיסון מוחלשת. מטופלים עם מערכת חיסונית מוחלשת, כמו מטופלים עם HIV/איידס או אנשים הנוטלים תרופות לדיכוי חיסוני לאחר השתלת איברים, בעלי סיכון גבוה במיוחד לסבול מהסיבוכים הקשים של הנגיף.
האם מחלת הנשיקה יכולה לחזור?
לרוב האנשים תהיה מחלת הנשיקה פעם אחת בלבד. עם זאת, לעיתים נדירות תסמיני המחלה עשויים לחזור חודשים ואף שנים מאוחר יותר. בנוסף, לעיתים ניתן להידבק במחוללי מחלה אחרים שגורמים לתסמיני מחלת הנשיקה כמו CMV וטוקסופלזמה.
רוב המקרים של המחלה נגרמים עקב זיהום של נגיף אפשטיין-בר. ברגע שמטופל נדבק בנגיף, הוא הופך להיות נשא שלו, לרוב במצב רדום למשך שארית חייו. עם זאת, הנגיף עלול לעבור הפעלה מחדש, אך לרוב לא גורם למחלה.
לעיתים נדירות במיוחד, הנגיף שהופעל מחדש עלול לגרום למחלה, מצב שנפוץ בעיקר בקרב אנשים הסובלים ממערכת חיסונית מוחלשת, כמו חולי איידס או מושתלי איברים.
מחלת הנשיקה לעיתים נדירות מובילה למצב חמור המכונה זיהום כרוני בנגיף האפשטיין-בר. זיהום כרוני זה כולל תסמינים ארוכי טווח וזיהום נגיפי ממושך.
איך ניתן למנוע את המחלה?
כיוון שמחלת הנשיקה מתפשטת דרך הרוק, מטופל שנדבק בנגיף יכול לעזור במניעת התפשטות הנגיף על ידי הימנעות מהפצת הנגיף בנשיקה ומאכילה משותפת של אוכל, שימוש בכלים משותפים וכלי עבודה משותפים. דרך נוספת חשובה למניעה כוללת שטיפת ידיים באופן קבוע.
הנגיף נמצא ברוק חודשים לאחר ההדבקה ואין חיסון למניעת המחלה או הנגיף.
אבחון של מחלת הנשיקה
בדיקה פיזית
החשד הראשוני למחלה מבוסס על סמך הסימנים והתסמינים, משך הזמן בהם הם מופיעים ובדיקה גופנית. לעיתים קרובות קשה להבדיל בין מחלת הנשיקה לזיהומים מנגיפים נפוצים אחרים כמו שפעת. סימנים נוספים אותם בודק הרופא כוללים בלוטות לימפה נפוחות, שקדים נפוחים וכבד או טחול מוגדלים.
בדיקות דם
- בדיקות נוגדנים – אם יש צורך באישור נוסף של המחלה, ניתן לבצע בדיקת "מונוספוט", בדיקה של נוגדנים לנגיף אפשטיין-בר בדם. תוצאות בדיקה זו מגיעים כיממה לאחר ביצוע הבדיקה, אך יתכן והיא לא תזהה את הזיהום במהלך השבוע הראשון למחלה. בדיקת נוגדנים שונה תהיה בעלת זמן ארוך יותר עד לקבלת התשובה, אך יכולה לזהות את המחלה גם בשבוע הראשון לתסמינים.
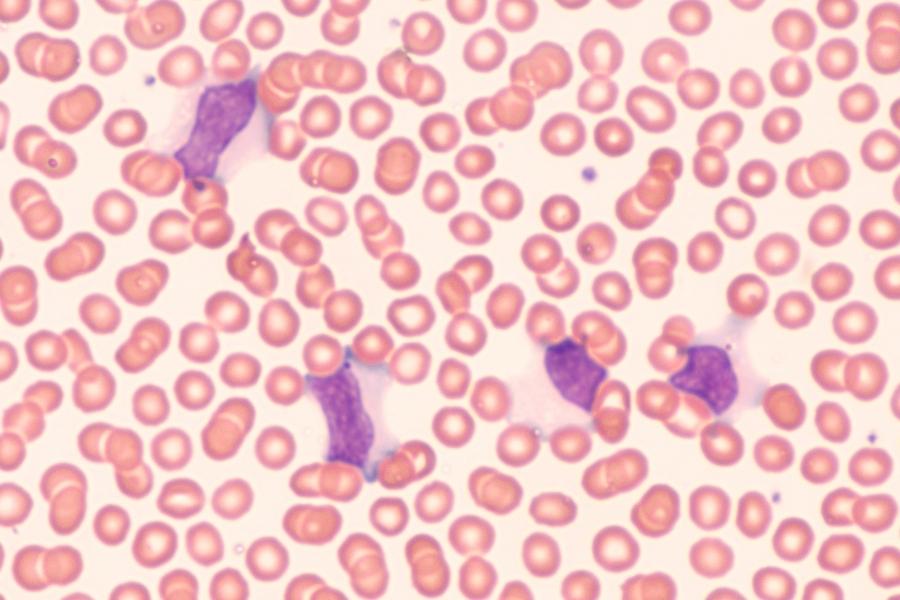
- ספירת תאי דם לבנים – בדיקות דם נוספות עשויות לשמש את הרופא לאבחון המחלה. בבדיקת דם כללית עלולה להיות עלייה קלה בספירת תאי הדם הלבנים, בעיקר כדוריות דם לבנות מסוג "לימפוציטים". לימפוציטים הם תאי דם לבנים שמטרתם להילחם בנגיפים ועל כן רמתם עולה במרבית הזיהומיים הנגיפיים. כמו כן, מראה מסוים של לימפוציטים המכונה "לימפוציטים אטיפיים" נפוץ במיוחד במחלת הנשיקה. בדיקות דם אלה לא מאשרות את קיום המחלה, אך הן עשויות להציע אותה כאפשרות.
- בנוסף, לעיתים על מנת לקבוע האם מדובר במחלה פעילה או בהידבקות בעבר, ניתן לבחון מדדי דלקת שונים בגוף שעשויים לתת אינדקציה לגבי קיום המחלה. ערכים גבוהים של מדדי דלקת כמו CRP ו-ESR עשויים להעיד על מחלת הנשיקה פעילה.
- סיבוכי המחלה גם כן ניתנים למדידה וכימות בעזרת בדיקות דם. כאמור, סיבוך של אנמיה במחלה ידגים ירידה בכמות כדוריות הדם האדומות ובערכי ההמוגלובין בבדיקת דם כללית. טרומבוציטופניה תדגים ירידה בכמות הטסיות בדם וסיבוכים הקשורים לדלקת בכבד ידגימו עלייה באנזימי הכבד – ALT ו-AST.
תוך כמה זמן מחלימים ממחלת הנשיקה?
ההחלמה מהמחלה משתנה מאדם לאדם. ברוב המקרים, מרבית תסמיני המחלה חולפים תוך מספר שבועות (לרוב שבועיים עד ארבעה שבועות), אך עשויים לחלוף מס' חודשים (לרוב חודשיים עד שלושה חודשים) עד להתאוששות מלאה מהמחלה.
טיפול במחלת הנשיקה
כיום, אין טיפול ספציפי זמין לטיפול במחלת הנשיקה. אנטיביוטיקה אינה פועלת כנגד זיהומים נגיפיים כמו נגיף אפשטיין-בר או CMV.
הטיפול במחלה כולל בעיקר טיפול תומך במטופל, כגון מנוחה מספקת, אכילת מזון בריא ושתיית נוזלים מרובה. בנוסף, ניתן לקחת משככי כאבים ללא מרשם לטיפול בחום או כאב גרון.
טיפול בזיהומים משניים וסיבוכים של מחלת הנשיקה
לעיתים, ניתן לטפל בזיהומים משניים וסיבוכים של המחלה.
- זיהום סטרפטוקוקלי (זיהום מחיידק הסטרפטוקוקס) מלווה לעיתים את כאב הגרון שנובע ממחלת הנשיקה. מצב זה עלול לגרום להתפתחות זיהום בסינוסים או דלקת שקדים. במידה וזיהום כתוצאה מסטרפטוקוקס מלווה את מחלה הנשיקה, יש לנטול בהתייעצות עם הרופא המטפל אנטיביוטיקה המתאימה לטיפול בחיידק.
- במקרים של היצרות קשה של דרכי הנשימה ניתן לטפל באמצעות סטרואידים להקלה על הנפיחות.
בנוסף, חשוב לציין כי ישנו סיכון מוגבר לפריחה הנובעת מנטילת תרופות מסוימות. אמוקסיצילין ואנטיביוטיקות נוספות המכילות פניצלין אינן מומלצות לאנשים הסובלים ממחלת הנשיקה ועלולות לגרום לפריחה במטופלים אלו.
הפריחה לא אומרת בהכרח שמטופלים אלו אלרגיים לאנטיביוטיקות אלו. במידת הצורך, יש לנטול אנטיביוטיקה אחרת עם סיכון מופחת לגרום לפריחה לטיפול בזיהומים נלווים למחלה.
אורח חיים מומלץ ותרופות ביתיות לסובלים ממחלת הנשיקה
מלבד מנוחה מרובה, צעדים נוספים עשויים לסייע בהקלה על תסמיני המחלה:
- שתייה מרובה של מים ומיצי פירות – נוזלים מסייעים בהקלה על החום, כאב הגרון ומניעת התייבשות.
- הימנעות ממוצרים המכילים – קפאין, כמו קפה, תה ושוקולד, ומאלכוהול הפוגעים בהתאוששות המחלה.
- נטילת משככי כאבים ללא מרשם – ניתן לנטול משככי כאבים כגון פרצטמול (אקמול, דקסמול וכו') או איבופרופן (אדוויל, איבופן וכו') לפי הצורך. חשוב לציין כי לתרופות אלו אין תכונות אנטי-ויראליות ויש לנטול אותם רק בכדי להקל על הכאבים או על חום.
בנוסף, חשוב להיזהר בעת מתן אספירין לילדים או לבני נוער. למרות שאספירין מאושר לשימוש בילדים מעל גיל 3, ילדים ובני נוער המחלימים מאבעבועות רוח או תסמינים דמויי שפעת לא נוטלים אספירין שכן הוא נקשר לתסמונת ריי, מצב נדיר אך מסכן חיים.
- גרגור מי מלח – גרגור מי מלח מספר פעמים ביום עשוי להקל על כאב הגרון. יש לערבב 1/4 כפית (1.5 גרם) מלח ב-250 מ"ל מים חמים ולגרגר.
- המתנה טרם ביצוע פעילות ספורטיבית ופעילויות אחרות –מרבית הסימנים והתסמינים של מחלת הנשיקה חולפים תוך מספר שבועות, אך עשויים לחלוף חודשיים-שלושה עד להתאוששות מלאה. ככל שנחים יותר, כך אמורים להתאושש מוקדם יותר. חזרה ללוח הזמנים הרגיל מוקדם מדי עלולה להגביר את הסיכון להחמרת התסמינים.
בנוסף, כדי להפחית את הסיכון לקרע בטחול, הרופא עשוי להמליץ להמתין כחודש לפני חזרה לפעילות אירובית או הרמת משקלים כבדים. קרע בטחול הוא מצב מסכן חיים ולכן במידה והרופא ממליץ על כך, חשוב מאוד ליישם את המלצתו.
בהתאם לכך, חשוב להיוועץ עם הרופא מתי בטוח לחזור לרמת פעילות יום-יומית רגילה. הרופא עשוי להמליץ על תוכנית אימונים הדרגתית כחלק מהליך ההתאוששות מהמחלה.

גורמי סיכון למחלת הנשיקה
לקבוצות הבאות יש סיכון מוגבר להידבק במחלה:
- צעירים בגילאי 15-30.
- סטודנטים.
- אנשי צוות רפואיים ומטפלים.
- אנשים הנוטלים תרופות שמדכאות את המערכת החיסונית.
- אנשים שבאים באופן קבוע וקרוב במגע עם מספר רב של אנשים שנמצאים בסיכון מוגבר למחלת הנשיקה.
התמודדות ותמיכה
המחלה עשויה להימשך שבועות ולגרום למטופל להישאר בבית זמן רב. חשוב להיות סבלניים עם הגוף בזמן שהוא נלחם בזיהום. עבור אנשים צעירים, המשמעות של המחלה היא החמצה של מספר פעילויות יום-יומיות חשובות – שיעורים בבית הספר, אימוני כושר ומסיבות ומפגשים חברתיים.
חשוב שתלמיד יידע את בית הספר שלו שהוא מחלים ממחלת הנשיקה וחשוב שעובד יידע את האחראי עליו שמקום העבודה ייאלץ לעשות התאמות זמניות למצבו הרפואי.
למרות האמור, המחלה אינה גוזרת על החולה סגר מוחלט בבית וכדאי לזכור שאנשים רבים חסינים מפני הנגיף בגלל חשיפה עוד בילדותם. חשוב להיעזר בתמיכה של חברים ובני משפחה בזמן ההתאוששות מהמחלה.
מקורות: MayoClinic | HealthLine
שאלות ותשובות בנושא
מתי לפנות לרופא אם אני חושד במחלת הנשיקה?
כמה זמן לאחר הופעת התסמינים אני מדבק במחלת הנשיקה?
כמה נפוץ הידבקות בנגיף אפשטיין בר?
מתי ניתן לחזור לפעילות ספורטיבית המחלת הנשיקה?
האם הדבקה במחלת הנשיקה מסוכנת בהריון?










תודה על המאמר! סבלתי במשך כחודש מרוב התסמינים של מחלת הנשיקה. כעת, 5 שבועות אחרי הופעת המחלה (תסמינים ראשונים) מרגישה טוב- מלבד טחול מוגדל, הרופא המליץ לא להתאמץ ולהימנע מפעילות ספורטיבית. אשמח לדעת כמה זמן לוקח לטחול לחזור למצבו הרגיל? האם יש פתרונות מהירים כגון תרופות או מאכלים שיכולים לעזור להקטנה שלו?
הגבהאם הגיוני חום גבוה של 39 מגיע והולך בגלים וכאבי גרון שרק מתעצמים לאחר כשבוע וחצי.
הגבאו שצריך לבדוק אפשרות של דלקת בנוסף למונו?
תודה רבה על המאמר המאיר עיניים!!
נחום שלום,
הגבבמצב שאתה מתאר מומלץ להתייעץ עם רופא.
רק בריאות.
האם יש סדר מסויים לתסמינים, כלומר אם הכאב גרום בא ראשון או שכאבי בטן וכאבי ראש יבואו יותר מוקדם
הגבאשמח אם תענו בהקדם האפשרי
אין סדר מסויים שניתן להצביע עליו להופעת התסמינים. התסמינים עלולים להופיע יחד, לחוד או לא להופיע כלל.
הגבאין לראות בכתוב תחליף לייעוץ רפואי ויש לפנות לרופא המטפל.
בני בן ה2 וחצי חלה במחלת הנשיקה כעבור 12 ימים מהמחלה הופיעו ריצודים בעיניים האם זה יכול לקרות עקב החלמה של המחלה ??הוא סבל המון תשוש פיזית ונפשית היינו מאושפזים במשך 4 ימים של לקיחת דמים ובדיקות לא נעימות ולא הפסיק לבכות .
הגביכול להיות קשר בין הנגיף להופעת הריצודים, אך לא בהכרח. מומלץ לפנות לרופא במידה וזה ממשיך.
הגבאין לראות בכתוב תחליף לייעוץ רפואי ויש לפנות לרופא המטפל.
מתי אפשר לחזור לשתות אלכהל אחרי מחלת הנשיקה. מדדי התיפקודי כבר עדיין לא חזרו לסדרם
הגבייתכן ויהיה צורך להימנע מאלכוהול במשך שלושה חודשים לאחר המחלה, בייחוד אם תפקודי הכבד עדיין לא חזרו לערכים תקינים. מומלץ להיוועץ ברופא שלכם בנוגע למצב המחלה והכבד, לפני שחוזרים לצרוך אלכוהול.
הגבאין לראות בכתוב תחליף לייעוץ רפואי ויש לפנות לרופא המטפל.
תודה על המאמר המסודר רק רציתי לברר עוד האם יש מידע האם האכילה והשתיה הכרחיים בזמן המחלה או סמוך לה עד כדי סיכון ממשי או רק לצורך ההרגשה הטובה כדאי לאכול ולשתות בעיקר לשתות הרבה.
הגבאברהם שלום,
הגבמדובר על צעדים נוספים העשויים לסייע בהקלה על תסמיני המחלה.
הבת שלי בצבא . יש לה מחלת הנשיקה . היא קיבלה ג עד יום ראשון ובדיקות דם סרולוגיות. ישנה הדממה של כל הבסיסים שניתן לעשות בהם בדיקות דם .
הגבשאלתי האם דחוף לבצע בדיקת דם ולמה הרופא הצבאי הפנה אותה רק לבדיקה סרולוגית ולא בדק את הכדוריות הלבנות ותפקודי הטחול? האם זה נחוץ?
כמו כן האם היא תוכל כמכ"ית לקבל קבוצה של טירוניות ביום ראשון הקרוב?
תודה ,
שרון
כדוריות דם לבנות ותפקוד הטחול לא נבדקים בהכרח בכל מקרה של הדבקות. באשר לתפקיד בצבא, יש להיוועץ עם הרופא בצבא שמכיר את ההנחיות ואת התפקיד.
הגבאין לראות בכתוב תחליף לייעוץ רפואי ויש לפנות לרופא המטפל.
שלום אובחנו לאחר בדיקות רבות וחום גבוהה ממושך שיש לי מחלת הנשיקה אני בת 34 אמא לשלושה ילדים קטנים בני 4, 2, וחצי שנה . האם מסוכן להם להתקרב אלי ? או שאפשר להתנהל רגיל בבית ..
הגבהנגיף עובר בקלות באמצעות נוזלי גוף, ובעיקר באמצעות רוק, לכן מומלץ מאוד לא לנשק או לחלוק כלי אכילה עם הילדים עד להחלמה.
הגבאין לראות בכתוב תחליף לייעוץ רפואי ויש לפנות לרופא המטפל
גיליתי היום שאני חולה שוב במחלת הנשיקה, למרות שחליתי לפני כ9 שנים. ( היום אני בת 30)
הגבהאם ניתן לדעת באיזה שלב של המחלה אני נמצאת? היו לי לאחרונה המון דלקות ולא יודעת אם זה קשור למחלה
קביעת שלב המחלה תלויה במשתנים רבים, בין היתר במשך התסמינים. הדלקות עלולות להיות קשורות למחלה, אך מומלץ להיוועץ ברופא המטפל על מנת לקבל מידע על מצבך ומצב המחלה, וכן הגורמים לדלקות.
הגבאין לראות בכתוב תחליף לייעוץ רפואי ויש לפנות לרופא המטפל
אם חליתי, לפני שהיו תסמינים לא הייתי מדבקת? זאת אומרת, רק לאחר שהחלו אצלי תסמיני המחלה הפכתי למדבקת?
הגבהאם יש סיכוי כזה שבאתי במגע עם בן אדם ונדבקתי ממנו למרות שאינו חלה? יכול להיות שהנגיף דוגר אצלו ולא התפרץ ובזמן הזה הוא עדיין מדבק? קיימת אפשרות כזאת?
תודה מראש
תקופת הדגירה של הנגיף, מרגע החשיפה עד הופעת התסמינים, נמשכת בין 4 ל-6 שבועות. בזמן זה האדם מדבק ויכול להעביר את הנגיף לאחרים.
הגבאין לראות בכתוב תחליף לייעוץ רפואי ויש לפנות לרופא המטפל
האם מחלת הנשיקה מדבקת?וכיצד?
הגבשירה שלום,
לשאלתך, בזמן שיש תסמינים המטופל מדבק, כשלרוב התסמינים נמשכים כשבועיים עד ארבעה שבועות. עם זאת, לאחר שנעלמים התסמינים, מומחים לא יודעים בדיוק כמה זמן עדיין מדבקים, אם כי מוערך שעדיין ניתן לדבק מספר חודשים לאחר הופעת התסמינים.
בברכה,
הגבצוות מדיקו
כמה זמן מרגע החשיפה המטופל מדבק? וכמה זמן מרגע החשיפה יופיעו סימפטומים/ניתן לגלות את הנגיף בבדיקת דם?
הגבתודה
בממוצע, רוב האנשים שנדבקו במחלת הנשיקה ממשיכים להיות מדבקים כ-6 חודשים, ובמקרים נדירים תקופה זו יכולה להימשך עד 18 חודשים. תקופת הדגירה של הנגיף, מרגע החשיפה עד הופעת התסמינים, נמשכת בין 4 ל-6 שבועות.
הגבאין לראות בכתוב תחליף לייעוץ רפואי ויש לפנות לרופא המטפל.