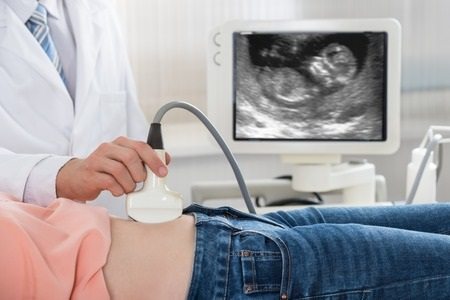
בדיקת השקיפות העורפית הנקראת גם טרום סקירת מערכות מוקדמת, נקראת בשם זה בגלל פס של נוזל באזור העורף של העובר, הניתן למדידה באמצעות אולטרסאונד בשליש הראשון של ההיריון. בדיקה זו מאפשרת לסווג בין מטופלות בסיכון גבוה, בינוני או נמוך למחלות גנטיות כמו תסמונת דאון. כמו כן, בשלב זה ניתן לשלול מספר רב של מומים מולדים
על כך מסבירה ד"ר קרינה קריידן בתכנית המילון הרפואי בהנחיית פרופ' רפי קרסו
במאמר זה נדון ב:
רגע, ומה עם 15% הנותרים? | מה עוד בודקים בשקיפות עורפית?
מהי בדיקת שקיפות עורפית?
המטרה הראשונית של הבדיקה היא להעריך את הסיכון המשוקלל של העובר לתסמונת דאון במועד הלידה. השקלול נעשה עפ"י נוסחה המחשבת את גיל ההרה, מדידת אורך העובר ומדידת השקיפות העורפית ע"י אולטרסאונד.
בספרות הרפואית נמצא יחס ישיר בין עובי הפס הנוזל באזור העורפי של העובר לסיכויי העובר ללקות בתסמונות כרומוזומליות, ביניהן תסמונת דאון והפרעות אחרות כגון תסמונות גנטיות, מומי לב ומערכות אחרות, מחלה זיהומית ומוות תוך רחמי.
בדוח הבדיקה, המטופלת מקבלת פרטים כלליים על ההיריון, כגון מספר העוברים, נוכחות של דופק והסיכון המחושב לתסמונת דאון של העובר.
בדיקת שקיפות עורפית כלולה בבדיקות האולטרסאונד המומלצות ע"י האיגוד הישראלי למיילדות וגינקולוגיה לביצוע במהלך ההיריון ואינה בדיקה פולשנית.
את הבדיקה ניתן לבצע בהתאם לגודלו של העובר.
אורכו של העובר צריך להיות בין 38 ל- 84 מ"מ, מה שקורה בטווח השבועות 11 ל -13+6.
הבדיקה מומלצת לכל אישה בהריון, כולל הריונות של תאומים.
היכולת של בדיקה זו לאתר תסמונת דאון כבדיקה בודדת היא כ- 85%.
רגע, ומה עם 15% הנותרים?
כדי להעלות את הרגישות של בדיקת השקיפות העורפית לאחוזים גבוהים יותר, מומלץ לשלב את הבדיקה עם בדיקת דם להרה, אשר נקראת "סקר ביוכימי של טרימסטר ראשון".
שילוב זה בין הבדיקות מאפשר איתור גבוה יותר של מקרים בסיכון לתסמונת דאון – עד 90-93%.
בדיקה זו ניתנת לביצוע בין השבועות 10-13 להריון.
חשוב לציין שגם השקיפות עורפית וגם הבדיקה הביוכימית נחשבות כבדיקות סקר ומהן לא נקבל אבחנה סופית.
בדיקת הסקר הסטטיסטית ממיינת את העובר לפי קבוצות סיכון (גבוה, בינוני, נמוך) ולפי התוצאות מופנית הנבדקת, אם יש צורך, לבדיקות נוספות.
לצורך אבחון וודאי למחלות גנטיות, יש לבצע בדיקה פולשנית בה לוקחים חומר גנטי של העובר ושולחים למעבדה הגנטית (בדיקת מי שפיר, סיסי שיליה או דם עוברי).
יש מספר רב של בדיקות גנטיות, אך ביצוען תלוי בהמלצה של היועץ הגנטי.
בדיקות אלה מומלצות בעיקר במקרים של סיכון מוגבר לעובר, משום שיש בבדיקות עצמן סיכון של אבדן הריון בשיעור של 0.5-1%.
למטופלת אשר מקבלת תשובה לא תקינה של שקיפות עורפית מומלץ לעבור ייעוץ גנטי לצורך קבלת מידע והמלצות לבירור גנטי מותאם אישית.
מטופלת אשר תסווג בקבוצת סיכון גבוה עקב שקיפות עורפית מוגברת (ביחס לגיל הריון) תקבל ייעוץ פרטני מלא והמלצות על השלמת האבחון, כולל ייעוץ גנטי.
בייעוץ גנטי תקבל מידע והמלצות לבירור מותאם אישית. במקרים אלה, אפילו עם התוצאות של הבדיקות הגנטיות תקינות, קיימת המלצה לבדיקות אולטרסאונד נוספות בהמשך ההיריון, מעבר לסקירת מערכות שגרתית, כולל בדיקת אקו-לב לעובר וסקירת מערכות שליש שלישי.

ד"ר קרינה קריידן חרץ : "בספרות הרפואית נמצא יחס ישיר בין עובי הפס הנוזל באזור העורפי של העובר לסיכויי העובר ללקות בתסמונות כרומוזומליות, ביניהן תסמונת דאון והפרעות אחרות כגון תסמונות גנטיות, מומי לב ומערכות אחרות, מחלה זיהומית ומוות תוך רחמי".
מה עוד ניתן לבדוק בבדיקת לשקיפות עורפית?
בנוסף למדידה יבשה של השקיפות עורפית, בין שבוע 12-13+6 ניתן להרחיב את הערכת התפתחותו של העובר עם בדיקה מדוקדקת ומורחבת של מבנה הגוף (סקירת מערכות שליש ראשון).
בשלב זה כבר ניתן לקבל מידע חשוב ביותר על התפתחות העובר ולשלול מספר רב של מומים.
הבדיקה הנרחבת אינה כלולה בסל הבריאות אבל היא ניתנת לביצוע ע"י רופאים מומחים בתחום, באמצעות מכשירים בעלי רזולוציה גבוהה.
הבדיקה הנרחבת מאפשרת לבחון פרמטרים כמו: סימנים נוספים להפרעות גנטיות מעבר לשקיפות (עצם האף, זרימה בוורידיי העובר ובמסתמים בלב, זווית הפנים), סגירת של הגולגולת ודופן הבטן, מבנה הלב והמוח כולל סימנים חשודים לפגם בעמוד השדרה, ידיים ורגליים ואיברי הבטן.
על פי הספרות הרפואית, בשלב זה ניתן לזהות עד כ-50% מהמומים האפשריים בעובר.
יתרונה של הבדיקה האנטומית בשלב מוקדם הוא אפשרות לבצע בדיקה גנטית עוד בשליש ראשון (סיסי שיליה), במידה וקיימים ממצאים חשודים למחלות בעובר.
לבדיקה הנרחבת יש ערך נוסף כאשר מדובר בהיריון של תאומים, משום שהיא תורמת להערכה של הריונות תאומים מונוכוריאליים (עוברים אשר חולקים שלייה אחת).
הבדיקה מאפשרת זיהוי מוקדם של סיבוכים ייחודיים להריונות אלו (כגון TTTS) ושל מומים מבניים, השכיחים יותר בקרב עוברים שחולקים שלייה.
 ד"ר קריידן חרץ עלתה ארצה מברזיל בשנת 2012. ד"ר קריידן עבדה כרופאה בכירה בבתי חולים ציבוריים ופרטיים בברזיל, כולל מרפאות רב-תחומיות להריון בסיכון גבוה, מעקבי הריון, חדר לידה, יחידת אולטרה-סאונד נשים, אבחון ויעוץ למומים עובריים,...
ד"ר קריידן חרץ עלתה ארצה מברזיל בשנת 2012. ד"ר קריידן עבדה כרופאה בכירה בבתי חולים ציבוריים ופרטיים בברזיל, כולל מרפאות רב-תחומיות להריון בסיכון גבוה, מעקבי הריון, חדר לידה, יחידת אולטרה-סאונד נשים, אבחון ויעוץ למומים עובריים,... להתייעצות עם ד"ר קריידן
השאירו פרטים או חייגו
077-997-7741
תגובות
כתבות נוספות

Ophira Mini Sling: פתרון מינימליסטי לבעיית דליפת שתן אצל נשים
ד"ר נעמה מרקוס
מחלת האנדומטריוזיס
מערכת מדיקו
מתקשות להיכנס להריון? הכירו את בדיקת הידרוסונוגרפיה
ד"ר אורי ארליך
ללדת על בטוח: הבדיקות שחשוב לבצע במהלך הריון
ד"ר אורי ארליך
צניחת איברי האגן והטיפול שעשוי לעזור
ד"ר אריאל זילברליכט

