מחלת הפסוריאזיס או בשמה העברי ספחת, היא מחלת עור דלקתית הנחשבת לשכיחה ביותר, ממנה סובלים כ-250,000 ישראלים. הטיפול במחלה ניתן ברמה מקומית, ברמה מערכתית וכיום גם באמצעות תרופות ביולוגיות חדשניות, המאפשרות להילחם ולנטרל את הגורמים להרס תאי העור
צפו בפרופ' ארנון כהן מסביר על כך בראיון עם פרופ' קרסו בתכנית המילון הרפואי
במאמר זה נדון ב:
- נטייה משפחתית שיכולה להשפיע על פסוריאזיס
- טיפול במחלה
- טיפול ביולוגי למחלה זו
- התאמה של טיפול לחולה
- מתן טיפול בTNF
- טיפול TNF נכלל בסל התרופות
- טיפולים ביולוגים נוספים
- גורמים לפסוריאזיס בכף הרגל
- גורמי סיכון עיקריים
- שלבי טיפול עיקריים
- האם טיפולים טבעיים עוזרים?
- שאלות ותשובות
מהי פסוריאזיס או ספחת?
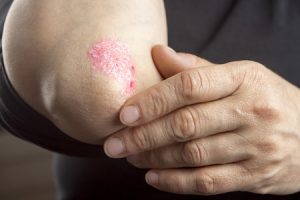
פסוריאזיס היא מחלת עור דלקתית, ונחשבת למחלת העור הנפוצה ביותר בעולם. המחלה באה לידי ביטוי בהופעת קשקשים אדמומיים, המופיעים באזורים מאוד אופייניים בעור ובעיקר בקרקפת, במרפקים ובברכיים.
כמו כן, יכולה המחלה להופיע בחזה, בבטן, בגב, ברגליים התחתונות, בכפות הרגליים, בכפות הידיים ואף באברי המין.
מחלת הפסוריאזיס היא אינה מחלה זיהומית ולכן אינה מדבקת. המחלה נובעת מפעילות אימונולוגית מוגברת של העור כנגד תאי העור עצמו, באופן שמוביל לתהליך דלקתי כרוני.
האם ישנה נטייה משפחתית למחלת הפסוריאזיס?
למחלת הפסוריאזיס ישנו גם מרכיב גנטי, ולכן אדם שקרוב משפחתו חלה במחלה, נמצא בסיכון גבוה יותר לסבול מהמחלה.
בתהליכי האבחון של המחלה, במצבים בהם האבחון אינו חד משמעי, בודק הרופא עם המטופל האם ישנו סיפור של פסוריאזיס במשפחה. קיומו של סיפור כזה, תומך יותר באבחנה של פסוריאזיס.

איך מטפלים במחלת הפסוריאזיס?
הטיפול במחלת הפסוריאזיס הוא תלוי מצב. המחלה יכולה להופיע ברמות חומרה שונות, ובכל מקרה יינתן טיפול אחר בהתאם לנדרש. מתוך רבע מיליון חולי הפסוריאזיס בישראל, מרביתם סובלים מפסוריאזיס ברמת חומרה קלה.
במקרים אלו, הטיפול הוא בעיקרו מקומי ומתבסס על חומצה סליצילית, נגזרות של ויטמין D, סטרואידים מקומיים או שילוב של כל אלה יחד.
במקרים בהם המחלה היא מפושטת יותר ומערבת חלקים רבים יותר בגוף או חלקים רגישים כמו הפנים או אברי המין, הטיפול הוא סיסטמי או פוטו תרפיה.
מהו הטיפול הביולוגי במחלת הפסוריאזיס?
הטיפול הביולוגי בחולי פסוריאזיס מהווה פריצת דרך של ממש. טיפול זה מבוסס על TNF (Tumor Necrosis Factor) ונוגדי TNF. ה-TNF הוא ציטוקין שאחראי על הרס של תאים בתהליך שנקרא אפופטוזיס.
כשהתגלה ציטוקין TNF הייתה הערכה כי הוא יכול לסייע לחולים עם אלח דם (Sepsis), ובהתאם להערכה זו בוצעו מחקרים קליניים עם נוגדי TNF לחולי אלח דם.
מחקרים אלה נכשלו, אך נוגדי ה-TNF נוסו בשנית בשנות ה-90' לטיפול בדלקת מפרקים ראומטית, והפעם בהצלחה.
מאז נכנסו נוגדי TNF לטיפול במחלות מפרקים, ובהמשך הדרך גם לטיפול במחלות עור, ובעיקר בפסוריאזיס. ישנם כמה סוגים של TNF, הכוללים את הרצפטור עצמו ואת הנוגדנים המונוקלונליים ל-TNF.
שני סוגים אלה של TNF מנטרלים את התהליך הדלקתי הגורם להתפתחות הפסוריאזיס.
כיצד מתאימים את הטיפול הנכון לחולה?
הטיפול במחלה תלוי כאמור במצב המחלה ובדרגת החומרה שלה. פסוריאזיס המופיע באופן מקומי בלבד, יטופל באמצעות תכשירים חיצוניים לטיפול מקומי, בעוד שפסוריאזיס מפושט יטופל באמצעות פוטו תרפיה או טיפול פומי בכדורים.
לחלק מהתרופות הללו ישנן תופעות לוואי, שיכולות לגרום לפגיעה בתפקודי הכבד או לפגיעה בכליות.
טיפול הפוטו תרפיה דורש מהחולה להתייצב באחד ממכוני הפוטו תרפיה, פעמיים שלוש בשבוע, לצורך קבלת טיפול במסגרתו יקבל קרינת אור ברמה מדודה ומדויקת של קרינת UVB או UVA.
קרינת השמש באזור ים המלח מדמה את תהליך הפוטו תרפיה, ומכאן הפך ים המלח למוקד למשיכה לחולי פסוריאזיס.
כיצד ניתן טיפול TNF?
שכיחות השימוש בטיפול TNF הולכת ועולה עם הזמן, ככל שבטיחותו הולכת ומתבהרת. הטיפול ניתן באמצעות זריקות תת עוריות בתדירות של אחת לשבוע, אחת לשבועיים, אחת לחודש או אחת לשלושה חודשים.
עם 5 מיליון חולי פסוריאזיס ברחבי העולם, ניתן לבסס מהר יחסית את רמת היעילות ורמת הבטיחות של הטיפול, ולהפוך אותו ל-Standard of Care, קרי טיפול סטנדרטי במחלת הפסוריאזיס.
האם טיפול TNF נכלל בסל התרופות?
הטיפול נכלל בסל התרופות בתנאים מוגדרים בלבד. על מנת לקבל את אחת מ-4 תרופות ה-TNF הקיימות, על המחלה להיות מפושטת או באזורים רגישים, ועל המטופל לנסות תחילה את התרופות הכימיות, לפני שתאושר לו התרופה הביולוגית.
האם ישנן תרופות ביולוגיות נוספות?
תרופות מבוססות נוגדי TNF מהוות את ליבת הטיפול הביולוגי בחולי פסוריאזיס, אך עם השנים נכנסות תרופות ביולוגיות נוספות, המבוססות על נוגדי Interlukin-1223 או נוגדי TH-17. גם תרופות אלה נמצאות בסל התרופות וניתן להשתמש בהן לטיפול בחולי פסוריאזיס.
הגורמים לפסוריאזיס בכף הרגל
מחלת הפסוריאזיס אמנם איננה משפיעה באופן אחיד על כל המטופלים, אולם בהכללה ניתן לומר כי פסוריאזיס בכף הרגל היא בהחלט סוג מאתגר במיוחד של המחלה.
בשונה מאזורים אחרים בגוף הרי שכפות הרגליים חשופות ללחץ כמעט מתמיד.
הרגלים חוות חיכוך רב ולא תמיד מאווררות מספיק ואלה גורמים שהופכים את הטיפול למורכב יותר.
הגורמים העיקריים להתפתחות פסוריאזיס בכף הרגל:
- תגובה חיסונית מוגברת – המערכת החיסונית בגופנו תוקפת בקרב המטופלים את תאי העור. אותה פעולה לא רצויה של מערכת החיסון על תאי העור בכף הרגל, מובילה להתרבות מהירה של תאי עור וכן להיווצרות שכבה מעובה וכן היווצרות מעין קשקשיים. התהליך עשוי להיות מאוד מואץ בגלל העובדה שעל הרגליים מוטל עומס משמעותי עקב נשיאת משקל הגוף לאורך היום.
- גורמים חיצוניים – שימוש בנעליים לא מתאימות עשוי להחמיר את הפסוריאזיס של כף הרגל. כך גם חשיפה ללחות גבוהה ולחיכוך וחום לאורך היום. הסיבות הללו נוטות להחמיר את המצב, במיוחד כאשר נועלים נעליים סגורות. נעלים מסוג זה אינן מאפשרות אוורור מספק. כך נוצרת סמוך לכף הרגל סביבה המעודדת התפרצות של פסוריאזיס וגירוי.
- פציעות ולחץ על כף הרגל – מוכרת תופעה ושמה תופעת קבנר. המדובר בתופעה שבה פסוריאזיס מתפתח באזורי טראומה, היכן שהרגל נחבלה או שנוצר לחץ. כלומר, התופעה הזאת של פסוריאזיס שכיחה במיוחד בכפות הרגליים, עקב העומס היומיומי והחשיפה לפציעות קטנות, חבלות בכף הרגל וכדומה.
מהם גורמי הסיכון העיקריים?
גורמי הסיכון העיקריים שכדאי להכיר בהם:
- גורמים של סגנון חיים – עמידה ממושכת, פעילות גופנית אינטנסיבית ומוגזמת, נעילת נעליים לא מתאימות. כל אלה מהווים גורמים שמגבירים את הסיכון להתפרצות המחלה.
- מערכת חיסון מוחלשת – מטופלים הסובלים ממחלות אוטואימוניות נוספות או מטופלים שנוטלים תרופות המדכאות את מערכת החיסון נמצאים בסיכון מוגבר לפסוריאזיס.
- נטייה משפחתית – מטופלים עם היסטוריה משפחתית של פסוריאזיס נמצאים בסיכון מוגבר לפתח את המחלה גם בכפות הרגליים. הגנים המעורבים במחלה הם אלה המשפיעים על תגובת המערכת החיסונית בכלל ועל קצב התחדשות תאי העור בפרט.
השלבים העיקריים בטיפול פסוריאזיס בכף הרגל
הטיפול בפסוריאזיס בכף הרגל ניתן לרוב בגישה מערכתית, כלומר טיפול מכמה כיוונים שונים.
מכיוון שכפות הרגליים כאמור נושאות משקל רב ונתונות בלחץ וחיכוך מרובים, חשוב לפעול על פי תוכנית טיפול מסודרת ומדורגת.
- אבחון וזיהוי חומרת הפסוריאזיס – בשלב זה הרופא מבצע בדיקה כדי לזהות את היקף הפסוריאזיס, כמות וגודל הנגעים, עומקם ומידת השפעתם על התפקוד היומי של המטופל. הרופא יבדוק האם ישנם זיהומים משניים הפוגעים בכף הרגל, מצב הציפורניים, נוכחות פטרת וכדומה.
- טיפול בסימפטומים המרכזיים – מתמקדים בין היתר בהפחתת הדלקת והקשקשת באמצעות תכשירים מקומיים. ניתן להשתמש בתכשירים המכילים סטרואידים או בחומרים קרטוליטיים (חומרים המטפלים בעור, מחלות עור, קשקשים ועוד). במקביל ניתן לטפל בסימפטומים כגון כאב, גירוד או אי נוחות אחרת מכל סוג.
- טיפול מערכתי (סיסטמי) – במקרים חמורים של פסוריאזיס ניתן לתת טיפול סיסטמי מערכתי או טיפול שנקרא טיפול ביולוגי (למשל על ידי תרופות כגון סקוקינומב). בשלב זה מתייחסים בצורה עמוקה לא רק לסימפטומים בכף הרגל עצמה אלא גם שמים משקל על הגורמים המערכתיים והעמוקים יותר של המחלה.
טיפולים טבעיים לפסוריאזיס בכף הרגל – מה באמת עובד?
הטיפולים הרפואיים קונבנציונליים הם הבסיס להתמודדות עם פסוריאזיס, אך ניתן לשקול טיפולים טבעיים מסוימים בתור השלמה.
טיפולים טבעיים משלימים הם כאלה שלא יכולים להזיק לעור וכן עשויים לסייע בהקלה על הסימפטומים ובשיפור התפקוד ואיכות החיים.
חשוב להדגיש שכל טיפול טבעי צריך להיעשות בהתייעצות עם הרופא המטפל, שכן יש חומרים שהם לכאורה "טבעיים" אך באותה המידה גם עשויים להזיק ולהחמיר את הסימפטומים.
טיפולים טבעיים שיכולים לעזור:
- אמבטיות מלח (מים המלח) – מחקרים מראים כי מינרלים המצויים במי ים, במיוחד כאלה מים המלח, יכולים לסייע בהפחתת דלקת והרגעת העור. מומלץ להשרות את כפות הרגליים במים עם מלח מים המלח למשך כעשרים דקות מדי יום.
- שמן עץ התה – תכשיר בעל תכונות אנטי דלקתיות חזקות ואנטי בקטריאליות. השמן עשוי לסייע בהפחתת גירוד ודלקת.
- אלוורה – חומר צמחי זה מסייע בהרגעת העור והפחתת דלקת. יש להשתמש בג'ל טהור ללא תוספות.
כדאי לדעת, יש גם טיפולים שיעילותם מוטלת בספק.
כך למשל שימוש בתוספי ויטמינים שונים או דיאטות קיצוניות שלא הוכחו כיעילים בטיפול בפסוריאזיס בכף הרגל.
שאלות ותשובות
- ש: האם קיים קשר בין מתח נפשי לפסוריאזיס בכף הרגל?
ת: מחקרים מראים אכן ישנו קשר די מובהק בין רמות מתח נפשי לבין התפרצויות של פסוריאזיס (הן באופן כללי והן זה של כף הרגל). מתח גורם לשינויים הורמונליים ודלקתיים בגוף. שינויים מסוג זה עלולים להחמיר את המחלה ואת הסימפטומים השונים. בנוסף המתח הנגרם מהמחלה עצמה יכול ליצור מעגל קסמים של החמרה, מתח ועוד החמרה. ניתן בהחלט להיעזר בשיטות להרגעת מתח ודאגה. כך למשל לתרגל שיטות הרפיה, לנסות פעילות גופנית מתונה. במקרים מסוימים גם תמיכה פסיכולוגית או רגשית יכולים לסייע בשיפור המצב, הן להרגיע והן לשכך את התסמינים השונים של המחלה.
 פרופ' ארנון כהן מייצג את ישראל ושירותי בריאות כללית בשיתופי פעולה מחקריים בינלאומיים בתחומים: רפואת העור, פסוריאזיס, הידרדניטיס סופורטיבה, אורטיקריה, גרד ועוד.
פרופ' ארנון כהן מייצג את ישראל ושירותי בריאות כללית בשיתופי פעולה מחקריים בינלאומיים בתחומים: רפואת העור, פסוריאזיס, הידרדניטיס סופורטיבה, אורטיקריה, גרד ועוד. להתייעצות עם פרופ' כהן
השאירו פרטים או חייגו
077-729-9101
תגובות
כתבות נוספות

פצעים שלא נרפאים? רגינרה: הטיפול המהפכני הגיע לישראל
מערכת מדיקו
מה חדש במחלת הפסוריאזיס?
ד"ר חגית מץ
יעילות ובטיחות הטיפולים הביולוגים במחלת הפסוריאזיס
ד"ר תומר גולדשמיד
פסוריאזיס במקומות פחות נפוצים
ד"ר תומר גולדשמיד
הקדמת קווי טיפול בפסוריאזיס
ד"ר אלינה לוזינסקי
